IRM pelvienne dynamique ou defeco IRM : Prolapsus génital
RDV IRM en ligne sur Doctolib
Prenez rendez-vous pour un IRM dans nos centres
Prise de rendez-vous IRM – Paris 75002
Prise de rendez-vous IRM – Paris 75009 – Pôle Santé Bergère
Prise de rendez-vous IRM – Paris 75009 – Clinique Drouot
Prise de rendez-vous IRM – Paris 75015

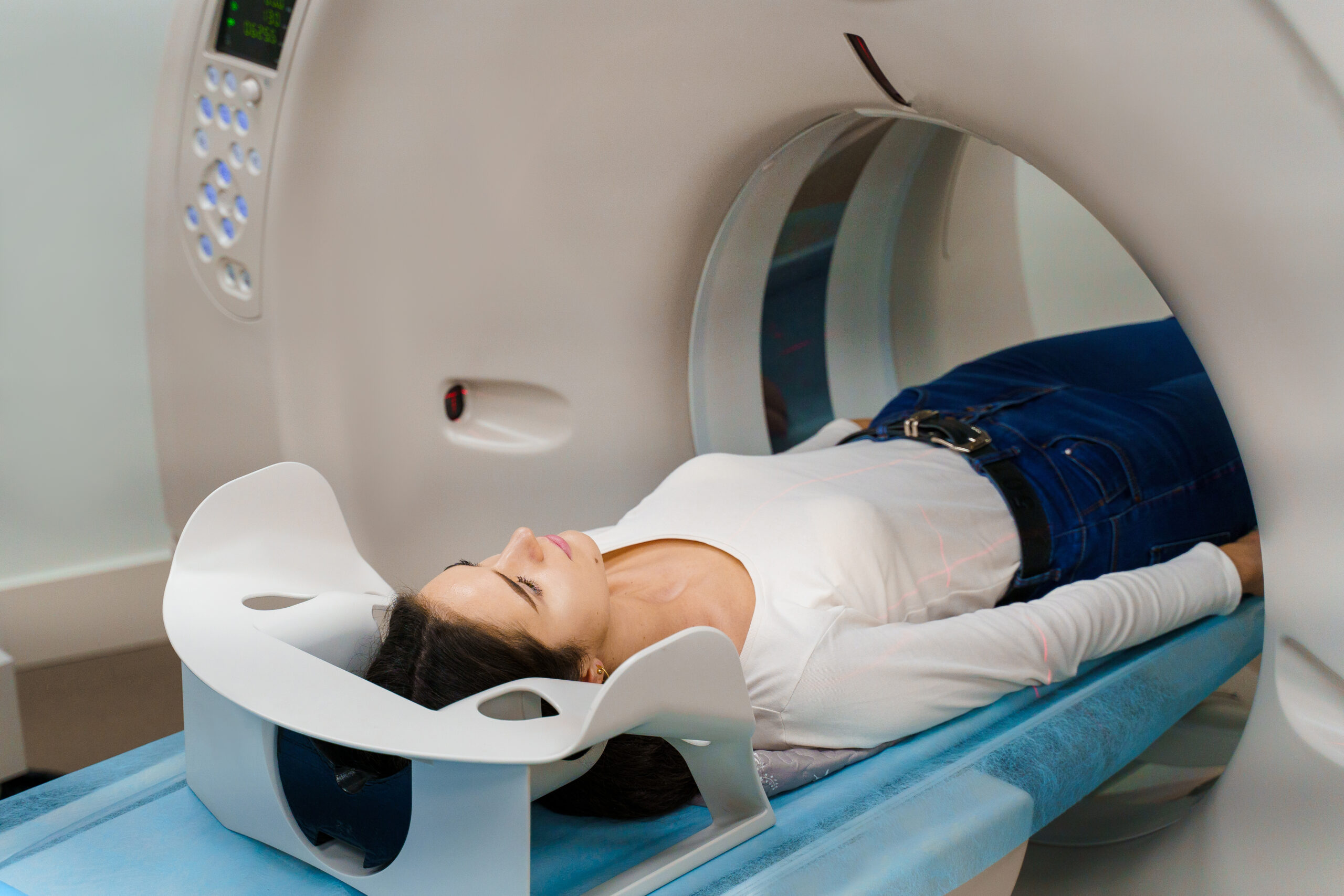
Comment se passe une déféco IRM dans notre centre ?
L’examen est simple, indolore et parfaitement encadré. À l’IMPC, la patiente est installée dans une IRM, pendant toute la durée de l’examen, un manipulateur-radio reste en contact avec la patiente. Le médecin radiologue supervise l’examen et adapte les séquences en fonction des images obtenues.
Quelles sont les étapes de l’examen ?
L’IRM pelvienne dynamique suit un protocole précis :
Accueil et préparation : la patiente est installée dans une cabine où elle doit retirer tout objet métallique. Dans certains cas, un lavement est demandé pour vider le rectum.
Opacification : un gel échographique est introduit dans le rectum et parfois dans le vagin, afin de mieux visualiser les parois pendant l’effort.
Installation : la patiente s’allonge sur le dos, jambes semi-fléchies, pour assurer son confort.
Séquences dynamiques : des manœuvres de poussée sont demandées afin de reproduire les symptômes.
Durée : l’examen dure en moyenne 20 à 30 minutes.
Résultats : le radiologue fournit un compte rendu précis, accompagné des clichés (papier, CD et accès en ligne sécurisé).
L’IRM pelvienne dynamique est-elle efficace ?
Les sociétés savantes, comme la Société Française de Radiologie (SFR), confirment l’intérêt majeur de cette technique. Plusieurs études ont montré qu’elle offre une précision supérieure à 90 % dans l’évaluation des prolapsus complexes.
Son efficacité repose sur trois points :
-
Elle visualise directement les organes en mouvement, ce que ne permet pas un examen statique.
-
Elle met en évidence des troubles invisibles au simple examen gynécologique.
-
Elle aide à anticiper les complications chirurgicales et à personnaliser la prise en charge.
Pour ces raisons, la Haute Autorité de Santé (HAS, 2021) recommande son utilisation dans le bilan préopératoire des troubles de la statique pelvienne.
Prolapsus génital : quand consulter ?
Le prolapsus génital, aussi appelé « descente d’organes », touche de nombreuses femmes, notamment après un accouchement ou à la ménopause. Selon l’Inserm (2022), près de 40 % des femmes de plus de 50 ans présentent un degré de prolapsus, même minime.
Il existe plusieurs formes de prolapsus, que l’IRM dynamique permet de différencier avec précision :
-
La cystocèle correspond à la descente de la vessie dans la paroi antérieure du vagin. Elle entraîne souvent des troubles urinaires.
-
L’hystérocèle se traduit par la chute de l’utérus dans le canal vaginal. Elle peut provoquer une gêne importante et une sensation de pesanteur.
-
La rectocèle est une protrusion du rectum vers la paroi postérieure du vagin. Elle est souvent associée à des troubles de la défécation.
Les symptômes qui doivent alerter
Un prolapsus n’est pas toujours douloureux, mais il peut provoquer :
-
une sensation de boule vaginale,
-
des troubles urinaires (fuites, difficultés à uriner),
-
une pression dans le bas-ventre,
-
des difficultés à évacuer les selles.
Si ces symptômes apparaissent, un bilan d’imagerie, incluant souvent une déféco IRM, est recommandé pour évaluer la sévérité du prolapsus et adapter la prise en charge.
Etendue des explorations par déféco IRM
La grande force de l’IRM pelvienne dynamique est de fournir une vue d’ensemble sur tous les organes du petit bassin et leur interaction. Elle permet de :
-
Examiner les organes génitaux (utérus, vagin) et détecter un éventuel affaissement.
-
Évaluer la vessie et l’urètre, afin de comprendre l’origine des troubles urinaires.
-
Visualiser le rectum et les organes digestifs voisins, ce qui est crucial dans les rectocèles.
-
Étudier les muscles du plancher pelvien et la qualité des tissus de soutien.
Cette approche globale est indispensable car les troubles de la statique pelvienne sont souvent combinés : une patiente peut présenter à la fois une cystocèle et une rectocèle, par exemple.
Qu’est-ce qu’une IRM pelvienne dynamique (déféco IRM) ?
L’IRM pelvienne dynamique, également appelée déféco IRM, est un examen d’imagerie médicale qui s’adresse principalement aux patientes présentant des troubles de la statique pelvienne, comme le prolapsus génital (descente d’organes).
Contrairement à l’IRM pelvienne classique, cet examen est réalisé en condition fonctionnelle : la patiente est invitée à effectuer des manœuvres de poussée ou de contraction, ce qui permet d’analyser le comportement réel des organes du petit bassin pendant l’effort.
Cette approche dynamique est essentielle car certains prolapsus sont discrets au repos et ne se révèlent qu’en situation de contrainte. Grâce à la déféco IRM, le médecin radiologue obtient des images détaillées qui reflètent la réalité quotidienne des symptômes.
Aux centres IMPC, cet examen est réalisé dans un environnement sécurisé, avec du matériel de dernière génération et une équipe spécialisée.
Pourquoi faire une IRM pelvienne dynamique ?
La déféco IRM est indiquée lorsque l’examen clinique ou l’échographie ne suffisent pas à expliquer les symptômes. Elle permet de :
-
Diagnostiquer un prolapsus génital : qu’il s’agisse d’une cystocèle (vessie), d’une hystérocèle (utérus) ou d’une rectocèle (rectum), l’IRM permet d’évaluer précisément l’importance de la descente.
-
Explorer les troubles de la défécation : constipation sévère, sensation d’évacuation incomplète, ou douleurs lors de la défécation.
-
Analyser les douleurs pelviennes chroniques : lorsque les symptômes persistent depuis plusieurs mois sans cause identifiée.
-
Contrôler les suites opératoires : l’IRM dynamique est idéale pour vérifier la position des implants et dépister une éventuelle récidive.
-
Évaluer l’incontinence urinaire ou anale : souvent liée à une faiblesse du plancher pelvien.
Ainsi, la déféco IRM ne se limite pas à confirmer un diagnostic : elle fournit une véritable cartographie des organes et oriente vers la stratégie thérapeutique la plus adaptée.
Préparation à l’examen
Pour garantir la meilleure qualité des images, quelques consignes simples sont données :
-
Vider la vessie avant l’examen.
-
Réaliser un lavement 1 à 3 heures avant, si prescrit.
-
Retirer tous les objets métalliques (bijoux, piercing, ceinture).
-
Signaler la présence d’un pacemaker ou d’un implant métallique.
-
Prévenir en cas de claustrophobie pour adapter la prise en charge.
Aucun produit de contraste intraveineux n’est nécessaire : l’examen repose uniquement sur l’opacification locale par gel.
Sécurité et contre-indications
La déféco IRM est un examen fiable et non invasif.
-
Elle n’utilise aucun rayonnement ionisant.
-
Elle est considérée comme sûre après le premier trimestre de grossesse.
-
Les effets secondaires sont extrêmement rares.
Contre-indications absolues :
-
Pacemaker non compatible.
-
Certains implants auditifs ou dispositifs métalliques.
Tableau comparatif : IRM dynamique vs échographie pelvienne
| Critère | IRM pelvienne dynamique (déféco IRM) | Échographie pelvienne/périnéale |
|---|---|---|
| Précision diagnostique | Très élevée (>90 % pour prolapsus) | Moyenne, dépend de l’opérateur |
| Exploration dynamique | Oui (organe en mouvement) | Limitée |
| Rayons X | Aucun | Aucun |
| Durée | 20–30 minutes | 10–15 minutes |
| Indications principales | Prolapsus, troubles de la défécation | Suivi simple, incontinence |
L’échographie reste utile en première intention, mais la déféco IRM est incontournable pour le bilan complet et préopératoire.
Pourquoi choisir IMPC pour votre déféco IRM ?
En choisissant IMPC, vous bénéficiez de l’expertise d’un réseau de 10 centres d’imagerie médicale à Paris, équipés d’appareils de dernière génération.
Nos radiologues sont spécialisés en imagerie gynécologique et pelvienne, garantissant des diagnostics fiables et rapides.
De plus, la prise de rendez-vous est simple et rapide via Doctolib, et les résultats sont accessibles en ligne de manière sécurisée.
FAQ : Les questions les plus courantes sur la déféco IRM
La déféco IRM est-elle douloureuse ?
Non, elle est indolore. Le gel peut provoquer une légère gêne mais l’examen est très bien toléré.
Combien de temps dure une déféco IRM ?
Environ 20 à 30 minutes selon la complexité du prolapsus à explorer.
Faut-il un produit de contraste pour une déféco IRM ?
Non, aucun produit intraveineux n’est nécessaire.
La déféco IRM est-elle utile pour l’incontinence ?
Oui, elle permet d’évaluer les muscles du périnée et les anomalies associées à l’incontinence.
Quand reçoit-on les résultats ?
Le compte rendu est remis rapidement après l’examen, avec clichés papier, CD et accès en ligne.
Nos spécialistes :
-
Corinne Bordonne
- Alexandre Belluci
- Jonathan Zerbib
- Richard Tuil
Sources scientifiques
-
Haute Autorité de Santé (HAS) – Imagerie pelvienne et prolapsus (2021)
-
Inserm – Statique pelvienne et rééducation (2022)
-
Société Française de Radiologie – IRM pelvienne dynamique : recommandations
Dernière mise à jour : le 30 août 2025
Dr Corinne Bordonné
